Estudo da DPOC
Descubra os principais resultados da investigação clínica recente e as suas implicações para a tomada de decisões de tratamento e seleção de doentes.
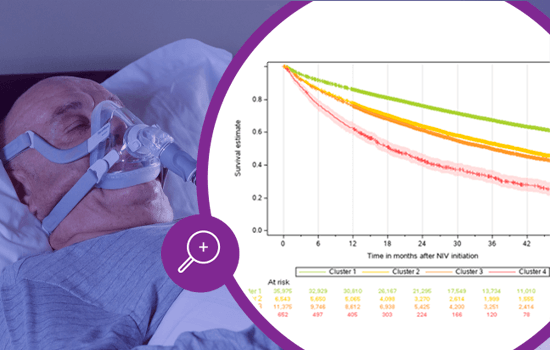
Iniciar a VNI na DPOC: trajectórias de saúde e impacto nos resultados dos doentes
A DPOC é uma doença crónica muito prevalecente e a terceira principal causa de morte em todo o mundo1. Apesar de ser a indicação mais comum para a ventilação não invasiva (VNI) domiciliária a longo prazo, há uma falta de recomendações claras sobre o momento ideal para o início da VNI para os diferentes fenótipos de DPOC. O estudo Montana analisou dados de 54.545 doentes para explorar as trajetórias de saúde dos doentes com DPOC antes do início da VNI domiciliária, a fim de determinar se essas trajetórias estavam associadas a diferentes resultados dos doentes.
Quais são os benefícios da VNI domiciliar para DPOC?
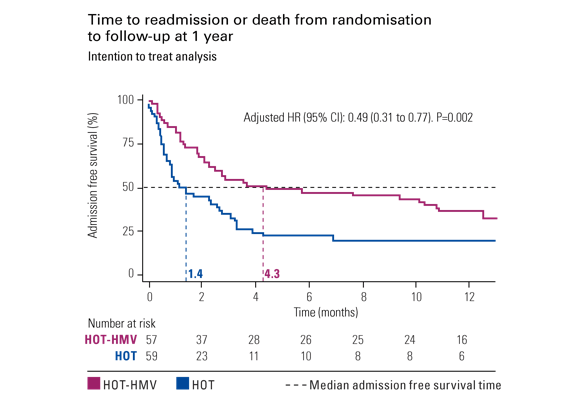
O estudo HOT-HMV

51% de redução em risco de readmissão hospitalar ou morte em pacientes com DPOC hipercápnica tratados com oxigenoterapia e ventilação não invasiva em casa. [Estudo em Inglês]
Custo-benefício da terapia HOT-HMV
Após o resultado do estudo HOT-HMV1, foi realizada uma análise económica de saúde para avaliar a relação custo-eficácia da HOT-HMV quando comparada com apenas HOT entre os pacientes com DPOC no Reino Unido com hipercapnia persistente após uma exacerbação de risco.2
A Relação Custo-Eficácia Incremental (ICER) foi calculada com base no custo total de cada intervenção em relação ao respetivo ano de vida ajustado pela qualidade (QALY). O QALY é um ano de vida ajustado pela sua qualidade ou pelo seu valor. O custo incremental do caso base/QALY ganhou £10,360. A análise indica que a probabilidade de HOT-HMV ser rentável é de 62%, com base na disponibilidade de pagar.
O Estudo Köhnlein
Redução do risco de mortalidade de 76% ao longo de 1 ano com VNI3
Este ensaio clínico randomizado e controlado demonstrou uma melhoria significativa na sobrevivência de pacientes com DPOC hipercápnica estável que foram tratados com VNI.
Melhor qualidade de vida3
Usando o Questionário Respiratório de St George, o estudo também mostrou que os pacientes tratados com VNI relataram uma qualidade de vida significativamente melhorada.
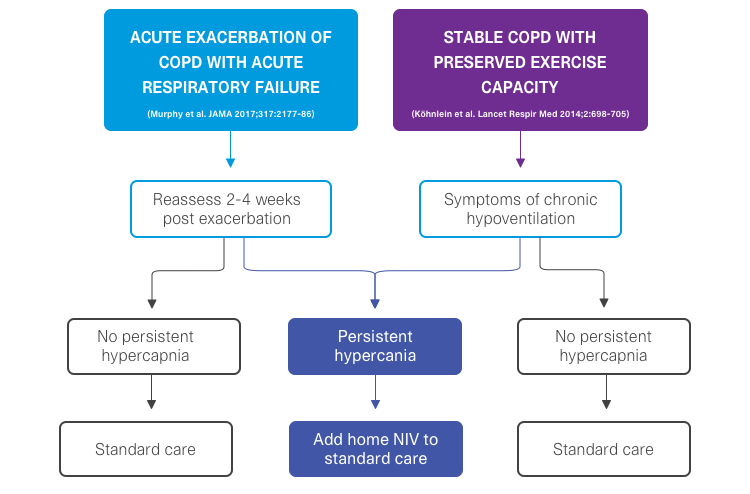
Selecionar pacientes para VNI domiciliária
Pacientes em recuperação de insuficiência respiratória aguda associada a uma exacerbação da DPOC devem ser avaliados 2–4 semanas após a resolução da acidose respiratória, e aqueles com hipercapnia persistente devem receber VNI domiciliar.1
Pacientes com DPOC estável com insuficiência respiratória hipercápnica crónica também beneficiam da VNI domiciliar.3
As diferenças dos tempos de iniciação da VNI domiciliar para cada caso poderão explicar os resultados diferentes entre os estudos.1,4
Seleção de pacientes para VNI domiciliar com base em dados de ensaios clínicos.1,3
Diretrizes GOLD
As diretrizes da Global Initiative for Chronic Obstructive Lung Disease (GOLD) afirmam que a VNI domiciliar pode melhorar o tempo de sobrevivência livre de hospitalização, em pacientes chave, após hospitalização recente, particularmente naqueles com hipercapnia persistente diurna pronunciada (PaCO2 ≥52 mmHg ‘, Nível de evidência = B).5
Diretrizes ERS
O ERS publicou recomendações, baseadas em conclusões estudadas, para a aplicação clínica de VNI domiciliar de longo prazo em pacientes com DPOC hipercápnica crônica: ⁶
- Uso de VNI domiciliar de longa duração na DPOC hipercápnica estável;
- Uso de VNI domiciliar de longa duração em pacientes com DPOC após uma exacerbação da DPOC que requer VNI aguda;
- Uso de configurações de VNI que visem uma redução do dióxido de carbono;
- Uso de suporte de pressão fixa como ventilação de primeira escolha.
Como tratar pacientes com DPOC com VNI domiciliar
Melhorar os níveis elevados de dióxido de carbono deve ser um dos principais objetivos da VNI domiciliar.7
Dados de testes clínicos demonstram que pressões inspiratórias mais altas destinadas a reduzir níveis elevados de dióxido de carbono contribuem para o sucesso da terapia de VNI em casa.1,3
A VNI de alta intensidade não parece ter um impacto negativo na adesão, qualidade do sono ou qualidade de vida.8
Monitorização do paciente
É essencial uma monitorização cuidadosa dos doentes que iniciam a VNI. O que pode ser facilitado pela tecnologia de telemonitorização que fornece dados ventilatórios, assincronias paciente-ventilador, medição de gases e outros parâmetros relevantes.
[Webinar] VNI Domiciliar na DPOC Estável

Com mais de 20 anos de experiência no campo da ventilação não invasiva, o professor Windisch explora a evolução do tratamento desde os primeiros estudos negativos usando ventilação com pressão de baixa intensidade até a abordagem atual, e no conteúdo dos últimos estudos, para melhorar o tempo e a qualidade de vida em pacientes com DPOC hipercápnica estável .
Referências:
*Como demonstrado pelos resultados a 3 e 6 meses sobre a qualidade de vida e a adesão
- World Health Organization. https://www.who.int/news-room/fact-sheets/detail/chronic-obstructive-pulmonary-disease-(copd) (accessed October 27, 2023
- Murphy P et al. Effect of Home Noninvasive Ventilation With Oxygen Therapy vs Oxygen Therapy Alone on Hospital Readmission or Death After an Acute COPD Exacerbation. A Randomized Clinical Trial, JAMA. Published online May 21, 2017. doi:10.1001/jama.2017.4451.
- Murphy PB et al. Cost-Effectiveness of Home Oxygen Therapy-Home Mechanical Ventilation (HOT-HMV) for the Treatment of Chronic Obstructive Pulmonary Disease (COPD) with Chronic Hypercapnic Respiratory Failure Following an Acute Exacerbation of COPD in the United Kingdom (UK). American Journal of Respiratory and Critical Care Medicine 2018;197:A2517.
- Köhnlein T, et al., Non-invasive positive pressure ventilation for the treatment of severe stable chronic obstructive pulmonary disease: a prospective, multicentre, randomised, controlled clinical trial. Lancet Respir Med 2014;2:698-705.
- Struik FM, et al. Nocturnal non-invasive ventilation in COPD patients with prolonged hypercapnia after ventilatory support for acute respiratory failure: a randomised, controlled, parallel-group study. Thorax 2014;69:826-34.
- Vogelmeier DF, et al. Global strategy for diagnosis, management, and prevention of COPD. Am J Respir Crit Care Med 2017;195:557-82.
- Ergan B, Oczkowski S, Rochwerg B, et al. European Respiratory Society Guideline on Long-term Home Non-Invasive Ventilation for Management of Chronic Obstructive Pulmonary Disease. Eur Respir J 2019; in press (https://doi.org/10.1183/13993003.01003-2019).
- Nocturnal non-invasive positive pressure ventilation for COPD. Windisch W et al. Expert Rev Respir Med. 2015 Jun; 9(3):295-308.
- Dreher M, et al. Noninvasive ventilation in COPD: impact of inspiratory pressure levels on sleep quality. Chest 2011;140:939-45.